Le syndrome prémenstruel (SPM) affecte de nombreuses femmes en âge de procréer. Ses manifestations, aussi diverses qu’intenses, vont de simples inconforts physiques à des bouleversements émotionnels et corporels significatifs, impactant parfois la qualité de vie au quotidien.
Qu’est-ce que le SPM ?
Le SPM englobe un ensemble de symptômes qui surviennent dans les jours ou semaines précédant les règles, au cours de la phase lutéale du cycle menstruel. Ces symptômes disparaissent avec l’arrivée des règles. On distingue :
- Les symptômes physiques : douleurs mammaires, crampes dans le bas du ventre, douleurs lombaires, ballonnements, troubles digestifs, fatigue, maux de tête, acné, rétention d’eau
- Les symptômes émotionnels et cognitifs : irritabilité, tristesse, anxiété, troubles de la concentration et du sommeil
Dans 3 à 8 % des cas, les femmes souffrent d’un trouble dysphorique prémenstruel (TDPM), une forme sévère du SPM associée à une détresse psychologique importante.
Comprendre les fluctuations hormonales
Le cycle menstruel comporte deux phases principales :
- Phase folliculaire (du premier jour des règles à l’ovulation) : prédominance des œstrogènes.
- Phase lutéale (de l’ovulation aux règles) : dominance initiale de la progestérone, suivie d’une chute des deux hormones en l’absence de grossesse.
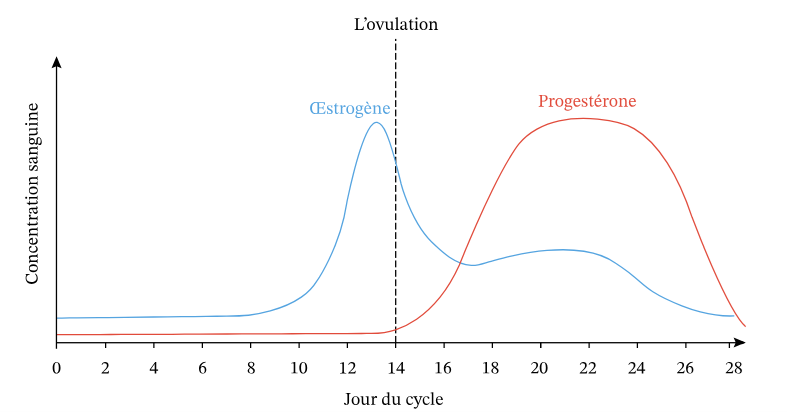
C’est lors de la phase lutéale que les fluctuations hormonales génèrent les symptômes caractéristiques du SPM.
Les œstrogènes
Les œstrogènes, principalement l’estradiol, influencent de nombreuses fonctions cérébrales. Durant la phase folliculaire, leur augmentation soutient la régulation de la sérotonine, neurotransmetteur de la bonne humeur et la plasticité neuronale, qui contribue à une meilleure gestion émotionnelle.
La dopamine est un neurotransmetteur essentiel du cerveau, impliqué dans de nombreuses fonctions, notamment la motivation, le plaisir, la récompense, et le contrôle moteur.
Les œstrogènes stimulent la libération de dopamine dans certaines régions du cerveau, ce qui peut améliorer les fonctions liées à la motivation, l’attention et le plaisir. Les œstrogènes augmentent l’expression de certains récepteurs de la dopamine, comme les récepteurs D2, rendant les neurones plus réceptifs à ce neurotransmetteur.
Cependant, après l’ovulation, durant la phase lutéale, les œstrogènes diminuent progressivement, ce qui peut entraîner une baisse de la sérotonine et un impact direct sur l’humeur.
La progestérone
La progestérone est l’hormone dominante dans la phase lutéale. Elle a des effets calmants et anxiolytiques en augmentant l’activité du GABA. Le GABA (acide gamma-aminobutyrique) est un neurotransmetteur clé du système nerveux central, principalement connu pour son rôle inhibiteur. Il agit en réduisant l’excitabilité des neurones, contribuant ainsi à maintenir l’équilibre neuronal et à prévenir une activité excessive ou incontrôlée dans le cerveau.
Si la progestérone chute rapidement (comme c’est souvent le cas en fin de cycle), cela peut entraîner une diminution brutale du GABA, provoquant irritabilité et anxiété.
Dans certains cas, il peut y avoir une carence en progestérone (hyperoestrogénie relative), tandis que dans d’autres, les niveaux de progestérone sont suffisants mais l’excès d’œstrogènes (hyperoestrogénie vraie) perturbe l’équilibre. C’est cette fluctuation des taux hormonaux et cette balance des deux hormones qui joue un rôle crucial dans l’apparition et l’intensité des symptômes du SPM.
Quelques signes d’un manque de progestérone :
- Une phase lutéale courte inférieure ou égale à 10 jours
- Pertes marrons les jours précédant les règles
- Spotting entre les règles
- Diminution de la libido
- Dépression, sautes d’humeur, pensée négative
- Hypothyroïdie
- Douleurs mammaires
- Ballonnement
Quelques signes d’une hyperoestrogènie vraie :
- Règles longues et douloureuses
- Fibromes utérins
- Tension élevée, hypertension
- Insomnie
- Maux de tête
- Rétention d’eau
- Prise de poids
- Fringale
- Nausée
A cela peuvent s’ajouter d’autres facteurs qui peuvent influencer l’intensité du SPM.
Les facteurs aggravant le SPM
Le stress chronique
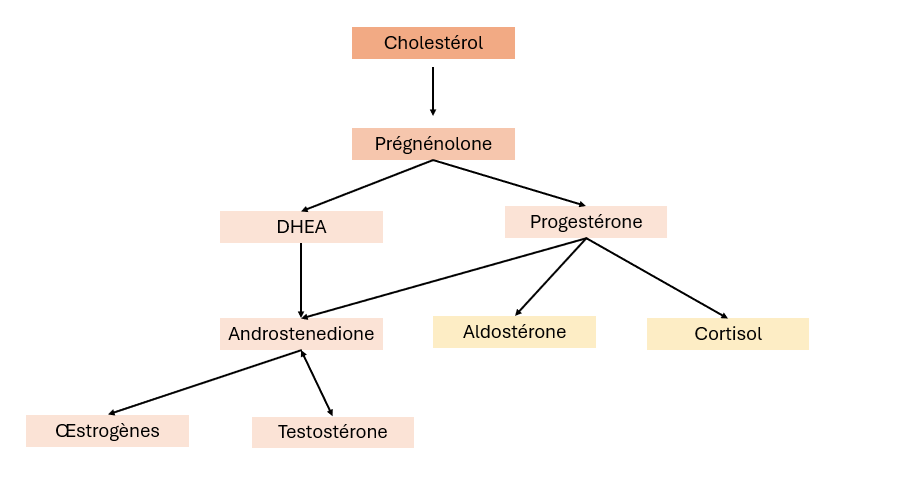
La même chaîne métabolique est impliquée dans la synthèse de la progestérone et du cortisol. Ces deux hormones dérivent du cholestérol et partagent des étapes communes dans leur voie de biosynthèse, se déroulant principalement dans les glandes surrénales et les ovaires.
Le cholestérol est transformé en prénénolone, une molécule précurseur de nombreuses hormones stéroïdiennes, notamment la progestérone et le cortisol.
La prénénolone est convertie en progestérone par l’enzyme 3β-hydroxystéroïde déshydrogénase. La progestérone est ensuite utilisée comme une hormone en elle-même ou transformée en d’autres molécules, comme les œstrogènes ou l’aldostérone.
Si l’organisme perçoit un stress, la progestérone est détournée pour produire du cortisol via l’action d’enzymes spécifiques, telles que la 21-hydroxylase et la 11β-hydroxylase, dans la voie de la biosynthèse des glucocorticoïdes.
En cas de stress chronique, la production de cortisol est priorisée pour répondre aux besoins immédiats de l’organisme. Cela entraîne un détournement des précurseurs, réduisant ainsi la disponibilité de la progestérone. Ce mécanisme est souvent appelé le “syndrome de vol de la progestérone”, car l’organisme favorise la survie à court terme (gestion du stress via le cortisol) au détriment des fonctions reproductives et hormonales.
L’inflammation
Des études suggèrent qu’un état inflammatoire chronique pourrait exacerber les symptômes.
Pendant la phase lutéale du cycle menstruel, un état inflammatoire naturel peut se produire en raison des fluctuations hormonales. Chez certaines personnes, cet état devient excessif, marqué par une augmentation des cytokines pro-inflammatoires.
Les cytokines pro-inflammatoires interfèrent avec les neurotransmetteurs comme la sérotonine et la dopamine, aggravant les troubles de l’humeur typiques du SPM. Elles peuvent également amplifier les réponses de stress en augmentant la sensibilité de l’axe hypothalamo-hypophyso-surrénalien, ce qui aggrave la fatigue et les troubles du sommeil.
L’inflammation chronique peut augmenter la production de prostaglandines, des médiateurs inflammatoires impliqués dans la douleur menstruelle. Ces prostaglandines exacerbent les crampes, les maux de tête et les douleurs musculaires, des symptômes fréquents du SPM.
Une alimentation déséquilibrée, riche en sucres rapides, en graisses trans et en aliments transformés, stimule la production de cytokines pro-inflammatoires et augmente le stress oxydatif. Ces aliments perturbent également la stabilité glycémique, exacerbant la fatigue et l’irritabilité du SPM.
Les déficits nutritionnels
Des carences en magnésium, en zinc, en vitamine B6 et en acides gras essentiels ont été associées à une aggravation des symptômes prémenstruels.
Le manque de sommeil
Le manque de sommeil perturbe les systèmes hormonaux, notamment les niveaux de mélatonine, d’œstrogènes et de progestérone, qui jouent un rôle central dans le cycle menstruel. Un sommeil insuffisant ou de mauvaise qualité peut intensifier les symptômes émotionnels du SPM, tels que l’anxiété et la dépression, en perturbant la régulation des neurotransmetteurs comme la sérotonine et la dopamine. Il affaiblit également la résilience au stress, ce qui peut aggraver les symptômes physiques comme la fatigue et les douleurs musculaires, typiques du SPM.
L’exposition aux perturbateurs endocriniens
Les perturbateurs endocriniens, comme les substances présentes dans certains plastiques (bisphénol A), pesticides ou produits chimiques, interfèrent avec le système hormonal en imitant ou en bloquant l’action des hormones naturelles. Ces substances peuvent perturber l’équilibre des œstrogènes et de la progestérone, exacerbant les symptômes du SPM tels que les douleurs, les sautes d’humeur et les ballonnements. L’exposition chronique à ces produits peut également contribuer à des cycles menstruels irréguliers et à une inflammation accrue, aggravant ainsi les manifestations du SPM.
Et si Les sautes d’humeur du SPM étaient une boussole pour mieux écouter vos besoins ?
Les sautes d’humeur, souvent perçues comme un désagrément ou une faiblesse pendant le syndrome prémenstruel (SPM), pourraient en réalité être un signal précieux de votre corps et de votre esprit. Plutôt que de les considérer uniquement comme un « déséquilibre hormonal », ces variations émotionnelles pourraient être vues comme une opportunité de vous reconnecter à vos besoins physiques, émotionnels et mentaux. Plus d’info dans cet article.
En travaillant sur ces aspects émotionnels, il est possible d’améliorer significativement vos symptômes et de retrouver un équilibre plus serein.
Pourquoi se faire accompagner par une naturopathe ?
Chaque femme vit son cycle différemment et le SPM est une condition multifactorielle qui nécessite une approche personnalisée. Une naturopathe peut vous aider à identifier les causes spécifiques de vos symptômes et à mettre en place un protocole global incluant des ajustements alimentaires, des plantes médicinales et des techniques de gestion du stress.
Références
Altmäe, S., et al. (2018). “The role of inflammation and immune regulation in ovarian function and menstrual disorders.” Molecular and Cellular Endocrinology.
APA (American Psychiatric Association). (2013). Diagnostic and Statistical Manual of Mental Disorders (5th ed.).
Baker, F. C., et al. (2020). “Sleep and menstrual-related disorders across the lifespan in women: Impact on health and well-being.” Nature and Science of Sleep.
Caserta, D., et al. (2014). “The influence of endocrine disruptors in a selected population of infertile women.” Gynecological Endocrinology.
Hantsoo, L., & Epperson, C. N. (2015). “Premenstrual dysphoric disorder: epidemiology and treatment.” Current Psychiatry Reports.
Jahromi, B. N., et al. (2017). “Effects of magnesium and vitamin B6 on premenstrual syndrome.” Journal of Caring Sciences.
Lustyk, M. K. B., et al. (2014). “Stress, inflammation, and emotional health in women.” Brain, Behavior, and Immunity.
Prior, J. C. (2019). “Progesterone for women’s health: Correcting the clinical evidence.” The Journal of Clinical Endocrinology & Metabolism.
Reid, R. L., et al. (2020). “The ‘progesterone steal’ revisited: Implications for reproductive health.” Endocrine Reviews.
Romans, S. E., et al. (2012). “The effect of premenstrual symptoms on daily life: A population-based study.” The Journal of Clinical Psychiatry.
Rubinow, D. R., et al. (1998). “Estrogen-serotonin interactions: Implications for affective regulation.” Biological Psychiatry.
Schiller, C. E., et al. (2016). “The role of ovarian steroid hormones in mood.” Hormones and Behavior.
Yonkers, K. A., et al. (2008). “Premenstrual dysphoric disorder: Efficacy of treatment options.” CNS Drugs.


